Rééducation de la Paralysie faciale périphérique : les erreurs à ne pas commettre
Pr Peggy Gatignol, orthophoniste, Phd, service du Pr Tankéré, Groupe Hospitalier Pitié Salpêtrière.
La paralysie faciale périphérique (PFP) est une pathologie fréquente qui a une incidence de 14 à 25/100 000 habitants par an (Tankéré et Bernat, 2009).`Bien qu'évoluant dans 70% des cas vers une récupération complète, les 30% restants conserveront des séquelles tels le spasme hémifacial et les syncinésies.
La paralysie faciale périphérique impacte significativement la qualité de vie des patients. Les répercussions, tant physiques que psychologiques, entravent quotidiennement leur communication verbale et non verbale. (Gatignol et al, 2011 ; Lannadère et al 2016)
I : L'évaluation et la rééducation de la PF périphérique
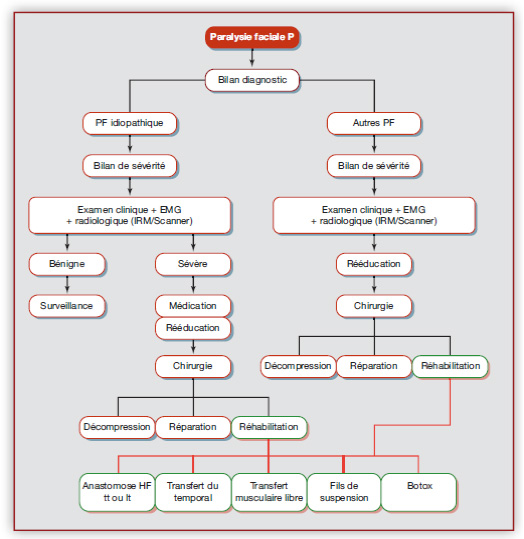
Effectuer un bilan médical (IRM sur tout le trajet du nerf facial y compris la parotide) et rééducatif normé est la condition sine qua non à la mise en place optimale d'une rééducation personnalisée. Les objectifs du traitement sont de répondre aux besoins du patient, de promouvoir une récupération fonctionnelle, de prévenir et/ou de limiter les séquelles de la paralysie faciale périphérique. cf chapitre .
De toute évidence et fort de notre pratique (400 patients mensuels), une paralysie faciale périphérique qui ne récupère pas totalement à 1 mois de sa survenue gardera des séquelles, séquelles plus ou moins invalidantes. La rééducation débute précocement, dans les 15 jours de survenue de la paralysie faciale, quel que soit le grade initial (Gatignol et al., 2011). Elle repose sur des massages et des exercices praxiques dans le sens de récupération des fibres. Un suivi régulier permettra de contrôler, d'observer et d'ajuster les différents paramètres de la réalisation du mouvement.
II. La rééducation des paralysies faciales périphériques
Le rééducateur sera vigilant quant au contexte clinique (paralysie faciale brusque et/ou progressive sur plusieurs mois), en particulier la date de l’examen par rapport à la date de début de la paralysie. Par ailleurs, il faut connaître la physiopathologie de la lésion nerveuse. C’est pourquoi, il est important d’avoir certains repères. En effet, après parotidectomie et avec préservation du nerf, la rééducation n’est pas nécessaire car la récupération se fait en 3 mois et 15 jours. Après une chirurgie de l’oreille ou de l’angle ponto-cérébelleux (APC), le rééducateur sera le premier à ré-adresser le patient pour de nouvelles investigations, si celui-ci demeure flasque au-delà respectivement de 7 mois post-chirurgie de l’oreille et 10 mois pour l’APC.
Figure n°1 : Axes décisionnels dans la prise en charge de la paralysie faciale périphérique
II.a L'importance de l'auto-rééducation et de l’investissement du patient
La rééducation doit être individuelle, personnalisée, reposant sur des exercices praxiques qui peuvent être précédés d’une relaxation ou de massages. L’usage de stimulations électriques des muscles est interdit depuis 1984. Diels, gatignol, mono.
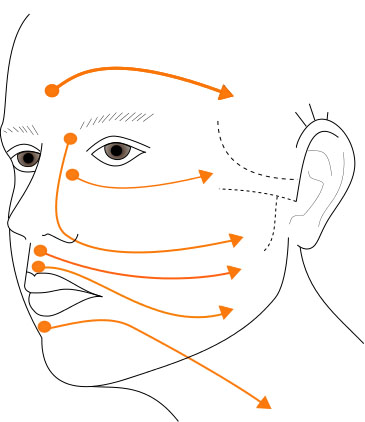
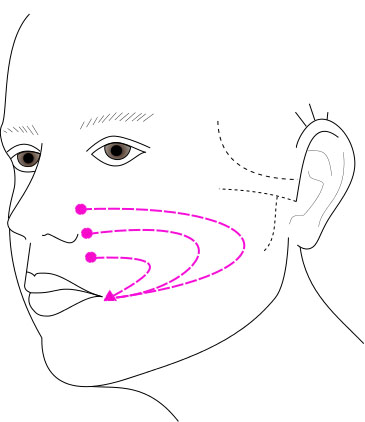
Dans un second temps, on donnera au patient des conseils concernant l’hygiène de vie quotidienne, les attitudes néfastes à éviter (protection palpébrale avec compresse, mâcher du chewing-gum, faire des grimaces) qui favorisent l’apparition de spasmes et de syncinésies. On enseignera ensuite au patient les massages (sens, direction, intensité, durée) afin qu’il les reproduise lui-même. Il repartira avec un schéma modélisant les bons gestes à effectuer. Cf schéma ci-après Figures 2a et 2b.
II.b La thérapie manuelle
Les massages visent à prévenir les contractures et l’apparition de séquelles définitives. Au stade séquellaire, les massages viseront à faire régresser l’hypertonie en décollant les adhésions, en cassant les fibres pour supprimer les contractures et détendre au maximum l’hémiface paralysée. Après avoir appliqué une crème neutre, le patient se masse une fois par jour à raison de 10 à 15 minutes du côté paralysé (pour prévenir l’hypertonie et les syncinésies) et du côté sain (pour éviter un surinvestissement de cette hémiface).
Les massages externes sont réalisés du centre vers la périphérie du visage de manière symétrique et en restant toujours bien parallèle au sol. Les massages s’effectuent du territoire supérieur vers le territoire inférieur de la face, 3 à 5 fois par mouvement. Ils doivent être effectués en force (une pression de 4 sur une échelle en 5 points), dans le sens des fibres musculaires, indiquant ainsi au nerf le sens de réinnervation.
Tous ces massages sont désormais disponibles en 27 épisodes depuis la chaine youtube : paralysie faciale pitié salpêtrière.
Les massages internes ou endo-buccaux sont réalisés avec une pince pouce-index (le pouce en joue et l’index à l’extérieur). Ils visent à agir sur les séquelles : spasmes et contractures en utilisant la technique du stretching où l’on pratique des étirements concentriques permettant de lever les points douloureux. Une fois la contracture localisée on visera à la faire disparaître en égrainant les fibres par un étirement maintenu. Signalons que l’apparition de ces contractures douloureuses est le signe d’un début de réinnervation en ce qu’elles représentent les prémices souvent inévitables d’une récupération de la mobilité faciale avec séquelles. (Lannadère et al, 2016).
La thérapie Neuromuscular Retraining (NMR) que nous pratiquons vise à rétablir la symétrie du visage et des mimiques. (Diels, 2000). Ce programme repose sur 3 grands principes :
- La lenteur d’exécution des mouvements permettant au patient de modifier l’aspect, la force et la vitesse d’exécution pour augmenter le contrôle moteur et inhiber les syncinésies.
- Les petits mouvements limitant l’hyperactivité des muscles voisins.
- La symétrie des mouvements renforçant la réponse physiologique normale et limitant l’hyperactivité du côté sain.
Les exercices praxiques s’organisent en plusieurs stades. Le respect de ces stades est primordial car il permet d’éviter des co-contractions, voire des spasmes.Picard et al , 2020b.
Stades chronologiques de la prise en charge classique
| Stade Passif | > | Le patient mentalise le mouvement. Le th�rapeute ex�cute le mouvement � la place du patient. En cas d'�bauche de mouvement par le patient, le stade Passif-Assist� sera pr�conis�. |
| Stade Passif-Assist� | > | Le patient se regarde dans un miroir et essaye d'initier le mouvement. Quand le th�rapeute d�c�le un fr�missement, il accompagne le geste et le maintient quelques secondes afin de solliciter l'attention visuelle et cognitive du patient. |
| Stade Actif-Assist� | > | Le th�rapeute ne maintient le geste qu'en fin de mouvement. |
| Stade Actif | > | Lorsque l'�bauche est suffisante pour d�clencher le d�part du mouvement, le patient travaille seul devant sa glace, sans for�age ni exag�ration. |
| Stade Actif-Contre-R�sistance | > | Quand le patient arrive � maintenir le mouvement, le th�rapeute y appose une l�g�re r�sistance. |
La rééducation fonctionnelle NMR bien menée permet de développer le contrôle cortical dans les mimiques et dans la réhabilitation du sourire en situations de communication. Ce principe sera la base également lors de chirurgies palliatives. En effet, lors d’une réhabilitation chirurgicale de la face, le tonus de la face peut être apporté soit par un nerf soit par un muscle. Qu'il s'agisse d'une anastomose hypoglosso-faciale (AHF) ou d'une myoplastie d'allongement du temporal (MAT), la rééducation fera intervenir un processus d'apprentissage moteur, conscient et inconscient, impliquant la mémoire». Cette neuroplasticité intervient lors du travail des mimiques, et principalement du sourire en modifiant l'organisation des zones corticales grâce au feed-back.
L‘essentiel :
- Un grade supérieur à II à la classification d’House et Brackmann, un score total inférieur à 85% au Sunnybrook Facial Grading System à 3 mois et une prise du traitement après 4 jours suivant l’apparition de la paralysie sembleraient être des facteurs pronostiques de la récupération avec séquelles chez une population francophone.
- Pas de chewing-gum ni grimaces ni stimulations électriques.
- Les femmes enceintes présentent 3,3 fois plus de risques de développer une paralysie faciale périphérique idiopathique, le traitement reste identique.
- Corticothérapie à forte dose, IRM et prescription de séances de rééducation sont à prescrire.
- Les syncinésies apparaissent entre le 4e et 7e mois. (Picard et al, 2020b).
Bibliographie :
1. Tankéré F., & Bernat I. Paralysie faciale a frigore : de l’étiologie virale à la réalité diagnostique. La Revue de médecine interne, 2009. 30(9), 769-775.
2. Lamas G. Réhabilitation de la face paralysée. Les monographies Amplifon, Eds 2016,n°60. En accès libre = https://www.amplifon.com/documents/406814/1006539/Monographie-Amplifon-num%C3%A9ro-60/ff6b6bf5-4fab-43fb-9567-38140c13b0c2
3. Gatignol P., Lannadère E., Bernat I., Tankéré F, Lamas G. Bénéfices de la rééducation d’une paralysie faciale périphérique. Revue Médicale Suisse, 2011, 7 1908-1913.
4. Lannadère, E., Picard, D., & Gatignol, P. Principes de rééducation d’une paralysie faciale périphérique. Les Monographies Amplifon, N°60, Eds 2016 (89-115).
5. Diels H.J. Facial paralysis: is there a role for a therapist? Facial Plastic Surgery, 2000, 16(4), 361-364
6. Picard, D., Lannadere, E., Robin, E., Hervochon, R., Lamas, G., Tankéré,F., Gatignol,P. (2020). Oro-facial motor assessment: validation of the MBLF protocol in facial palsy. Eur Arch Otorhinolaryngol. 2020 Jun 27.
7. Picard, D, Leroy R, Poussy T, Tankéré F, Gatignol P (2020b). Sequelae in bell's palsy: Prognostic factors for recovery. Ann Chir Plast Esthet. 2020 Oct 6:S0294-1260(20)30162-X.